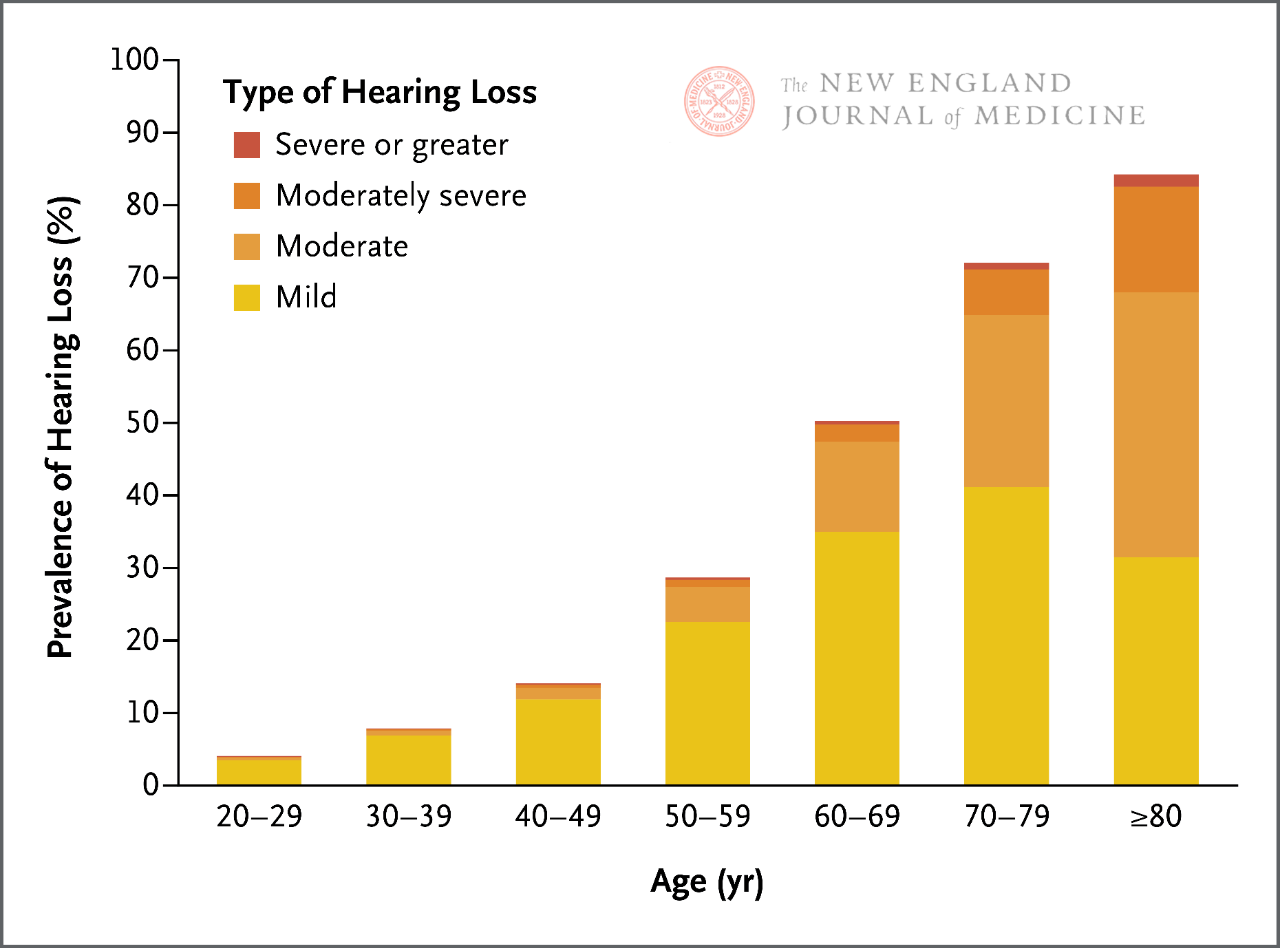
Nakon ulaska u odraslu dob, ljudski sluh postupno opada. Za svakih 10 godina života, učestalost gubitka sluha gotovo se udvostručuje, a dvije trećine odraslih osoba u dobi od ≥ 60 godina pate od nekog oblika klinički značajnog gubitka sluha. Postoji korelacija između gubitka sluha i oštećenja komunikacije, kognitivnog pada, demencije, povećanih medicinskih troškova i drugih nepovoljnih zdravstvenih ishoda.
Svatko će tijekom života postupno iskusiti gubitak sluha povezan sa starenjem. Ljudska slušna sposobnost ovisi o tome može li unutarnje uho (pužnica) točno kodirati zvuk u neuronske signale (koje moždana kora potom obrađuje i dekodira u značenje). Bilo kakve patološke promjene u putu od uha do mozga mogu imati štetne učinke na sluh, ali gubitak sluha povezan sa starenjem koji uključuje pužnicu najčešći je uzrok.
Karakteristika gubitka sluha povezanog sa starenjem je postupni gubitak slušnih dlačica unutarnjeg uha odgovornih za kodiranje zvuka u neuronske signale. Za razliku od drugih stanica u tijelu, slušne dlačice u unutarnjem uhu ne mogu se regenerirati. Pod kumulativnim učincima različitih etiologija, ove će se stanice postupno gubiti tijekom života osobe. Najvažniji čimbenici rizika za gubitak sluha povezan sa starenjem uključuju stariju dob, svjetliju boju kože (što je pokazatelj pigmentacije pužnice jer melanin ima zaštitni učinak na pužnicu), muževnost i izloženost buci. Ostali čimbenici rizika uključuju čimbenike rizika za kardiovaskularne bolesti, poput dijabetesa, pušenja i hipertenzije, koji mogu dovesti do mikrovaskularnih ozljeda krvnih žila pužnice.
Ljudski sluh postupno opada kako ulazi u odraslu dob, posebno kada je riječ o slušanju visokofrekventnih zvukova. Učestalost klinički značajnog gubitka sluha povećava se s dobi, a za svakih 10 godina života učestalost gubitka sluha gotovo se udvostručuje. Stoga dvije trećine odraslih osoba u dobi od ≥ 60 godina pate od nekog oblika klinički značajnog gubitka sluha.
Epidemiološke studije pokazale su korelaciju između gubitka sluha i komunikacijskih barijera, kognitivnog pada, demencije, povećanih medicinskih troškova i drugih nepovoljnih zdravstvenih ishoda. Tijekom proteklog desetljeća istraživanja su se posebno usredotočila na utjecaj gubitka sluha na kognitivni pad i demenciju, a na temelju tih dokaza, Lancet Commission on Dementia zaključila je 2020. da je gubitak sluha u srednjoj i starijoj dobi najveći potencijalni promjenjivi faktor rizika za razvoj demencije, koji čini 8% svih slučajeva demencije. Nagađa se da je glavni mehanizam kojim gubitak sluha povećava kognitivni pad i rizik od demencije štetni učinci gubitka sluha i nedovoljnog slušnog kodiranja na kognitivno opterećenje, atrofiju mozga i socijalnu izolaciju.
Gubitak sluha povezan sa starenjem postupno će se i suptilno manifestirati na oba uha tijekom vremena, bez jasnih okidača. Utjecat će na čujnost i jasnoću zvuka, kao i na svakodnevno komunikacijsko iskustvo ljudi. Osobe koje pate od blagog gubitka sluha često ne shvaćaju da im se sluh pogoršava i umjesto toga vjeruju da su njihove poteškoće sa sluhom uzrokovane vanjskim čimbenicima poput nejasnog govora i pozadinske buke. Osobe s teškim gubitkom sluha postupno će primjećivati probleme s jasnoćom govora čak i u tihim okruženjima, dok će se razgovor u bučnim okruženjima osjećati iscrpljeno jer je potreban veći kognitivni napor za obradu oslabljenih govornih signala. Obično članovi obitelji najbolje razumiju pacijentove poteškoće sa sluhom.
Prilikom procjene problema sa sluhom pacijenta, važno je razumjeti da percepcija sluha ovisi o četiri faktora: kvaliteti dolaznog zvuka (kao što je slabljenje govornih signala u prostorijama s pozadinskom bukom ili odjecima), mehaničkom procesu prijenosa zvuka kroz srednje uho do pužnice (tj. konduktivni sluh), pužnici koja pretvara zvučne signale u neuralne električne signale i prenosi ih u mozak (tj. senzorineuralni sluh) te moždanoj kori koja dekodira neuralne signale u značenje (tj. središnja slušna obrada). Kada pacijent otkrije probleme sa sluhom, uzrok može biti bilo koji od četiri gore navedena dijela, a u mnogim slučajevima već je zahvaćeno više od jednog dijela prije nego što problem sa sluhom postane očit.
Svrha preliminarne kliničke procjene je procijeniti ima li pacijent lako izlječiv konduktivni gubitak sluha ili druge oblike gubitka sluha koji mogu zahtijevati daljnju procjenu otorinolaringologa. Konduktivni gubitak sluha koji mogu liječiti obiteljski liječnici uključuje otitis media i cerumensku emboliju, što se može utvrditi na temelju medicinske anamneze (kao što je akutni početak praćen bolovima u uhu i punoća uha praćena infekcijom gornjih dišnih putova) ili otoskopskog pregleda (kao što je potpuna cerumenska embolija u ušnom kanalu). Popratni simptomi i znakovi gubitka sluha koji zahtijevaju daljnju procjenu ili konzultacije otorinolaringologa uključuju iscjedak iz uha, abnormalnu otoskopiju, uporni tinitus, vrtoglavicu, fluktuacije ili asimetriju sluha ili iznenadni gubitak sluha bez konduktivnih uzroka (kao što je izljev u srednjem uhu).
Iznenadni senzorineuralni gubitak sluha jedan je od rijetkih gubitaka sluha koji zahtijeva hitnu procjenu otorinolaringologa (po mogućnosti unutar 3 dana od početka), jer rana dijagnoza i primjena glukokortikoidne intervencije mogu poboljšati šanse za oporavak sluha. Iznenadni senzorineuralni gubitak sluha relativno je rijedak, s godišnjom incidencijom od 1/10000, najčešće kod odraslih osoba u dobi od 40 ili više godina. U usporedbi s jednostranim gubitkom sluha uzrokovanim konduktivnim razlozima, pacijenti s iznenadnim senzorineuralnim gubitkom sluha obično prijavljuju akutni, bezbolni gubitak sluha na jednom uhu, što rezultira gotovo potpunom nemogućnošću slušanja ili razumijevanja tuđeg govora.
Trenutno postoji više metoda probira za gubitak sluha uz bolesnički krevet, uključujući testove šaptanja i testove uvijanja prstiju. Međutim, osjetljivost i specifičnost ovih metoda testiranja uvelike variraju, a njihova učinkovitost može biti ograničena na temelju vjerojatnosti gubitka sluha povezanog sa starenjem kod pacijenata. Posebno je važno napomenuti da kako se sluh postupno smanjuje tijekom života osobe (Slika 1), bez obzira na rezultate probira, može se zaključiti da pacijent ima određeni stupanj gubitka sluha povezanog sa starenjem na temelju njegove dobi, simptoma koji ukazuju na gubitak sluha i bez drugih kliničkih razloga.
Potvrdite i procijenite gubitak sluha te uputite audiologu. Tijekom postupka procjene sluha, liječnik koristi kalibrirani audiometar u zvučno izoliranoj sobi kako bi testirao pacijentov sluh. Procijenite minimalni intenzitet zvuka (tj. prag sluha) koji pacijent može pouzdano detektirati u decibelima unutar raspona od 125-8000 Hz. Nizak prag sluha ukazuje na dobar sluh. Kod djece i mladih odraslih osoba prag sluha za sve frekvencije je blizu 0 dB, ali kako se povećava dob, sluh se postupno smanjuje, a prag sluha postupno raste, posebno za zvukove visokih frekvencija. Svjetska zdravstvena organizacija klasificira sluh na temelju prosječnog praga sluha osobe na najvažnijim zvučnim frekvencijama za govor (500, 1000, 2000 i 4000 Hz), poznatog kao prosjek čistog tona četiri frekvencije [PTA4]. Kliničari ili pacijenti mogu razumjeti utjecaj razine sluha pacijenta na funkciju i odgovarajuće strategije liječenja na temelju PTA4. Drugi testovi provedeni tijekom testova sluha, poput testova koštane vodljivosti i razumijevanja jezika, također mogu pomoći u razlikovanju je li uzrok gubitka sluha konduktivni gubitak sluha ili gubitak sluha uzrokovan centralnim slušnim procesiranjem te pružiti smjernice za odgovarajuće planove rehabilitacije sluha.
Glavna klinička osnova za rješavanje gubitka sluha povezanog sa starenjem je poboljšanje dostupnosti govora i drugih zvukova u slušnom okruženju (poput glazbe i zvučnih alarma) kako bi se potaknula učinkovita komunikacija, sudjelovanje u svakodnevnim aktivnostima i sigurnost. Trenutno ne postoji restorativna terapija za gubitak sluha povezan sa starenjem. Liječenje ove bolesti uglavnom se usredotočuje na zaštitu sluha, usvajanje komunikacijskih strategija za optimizaciju kvalitete dolaznih slušnih signala (izvan konkurentske pozadinske buke) te korištenje slušnih aparata i kohlearnih implantata i druge slušne tehnologije. Stopa korištenja slušnih aparata ili kohlearnih implantata u populaciji korisnika (određena sluhom) još uvijek je vrlo niska.
Fokus strategija zaštite sluha je smanjenje izloženosti buci udaljavanjem od izvora zvuka ili smanjenjem glasnoće izvora zvuka, kao i korištenjem uređaja za zaštitu sluha (poput čepića za uši) ako je potrebno. Komunikacijske strategije uključuju poticanje ljudi na razgovore licem u lice, držanje razmaka između njih tijekom razgovora i smanjenje pozadinske buke. Prilikom komunikacije licem u lice, slušatelj može primati jasnije slušne signale, kao i vidjeti izraze lica i pokrete usana govornika, što pomaže središnjem živčanom sustavu da dekodira govorne signale.
Slušni aparati ostaju glavna intervencijska metoda za liječenje gubitka sluha povezanog sa starenjem. Slušni aparati mogu pojačati zvuk, a napredniji slušni aparati također mogu poboljšati omjer signala i šuma željenog ciljnog zvuka putem usmjerenih mikrofona i digitalne obrade signala, što je ključno za poboljšanje komunikacije u bučnim okruženjima.
Slušni aparati bez recepta prikladni su za odrasle s blagim do umjerenim gubitkom sluha. Vrijednost PTA4 općenito je manja od 60 dB, a ova populacija čini 90% do 95% svih pacijenata s gubitkom sluha. U usporedbi s tim, slušni aparati na recept imaju višu razinu zvučnog izlaza i prikladni su za odrasle s težim gubitkom sluha, ali se mogu nabaviti samo od stručnjaka za sluh. Nakon što tržište sazrije, očekuje se da će cijena slušnih aparata bez recepta biti usporediva s visokokvalitetnim bežičnim čepićima za uši. Kako performanse slušnih aparata postaju rutinska značajka bežičnih slušalica, slušni aparati bez recepta na kraju se možda neće razlikovati od bežičnih slušalica.
Ako je gubitak sluha težak (PTA4 vrijednost općenito ≥ 60 dB) i još uvijek je teško razumjeti druge nakon korištenja slušnih aparata, može se prihvatiti operacija kohlearne implantacije. Kohlearni implantati su neuronske protetske naprave koje kodiraju zvuk i izravno stimuliraju kohlearne živce. Ugrađuje ih otorinolaringolog tijekom ambulantne operacije, koja traje oko 2 sata. Nakon implantacije, pacijentima je potrebno 6-12 mjeseci da se prilagode sluhu postignutom kohlearnim implantatima i percipiraju neuronsku električnu stimulaciju kao smisleni jezik i zvuk.
Vrijeme objave: 25. svibnja 2024.